Przegląd chłoniaka Burkitta
Chłoniak Burkitta jest najbardziej agresywnym podtypem chłoniaka i uważany za najszybciej rozwijający się lub najbardziej agresywny typ nowotworu.
Ponieważ zaczyna się i rozprzestrzenia bardzo szybko, musi być leczony intensywną chemioimmunoterapią bardzo szybko po postawieniu diagnozy. Ponieważ jednak chemioterapia działa najlepiej na szybko rosnące komórki, jest bardzo skuteczna w niszczeniu komórek chłoniaka Burkitta.
Wiele osób z chłoniakiem Burkitta można wyleczyć.
Zrozumienie limfocytów B
Chłoniak Burkitta to rak limfocytów B, więc aby zrozumieć chłoniaka Burkitta, musisz wiedzieć trochę o swoich limfocytach B.
Limfocyty B-komórkowe:
- Są rodzajem białych krwinek.
- Walcz z infekcjami i chorobami, aby zachować zdrowie.
- Pamiętaj o infekcjach, które miałeś w przeszłości, więc jeśli ponownie złapiesz tę samą infekcję, układ odpornościowy twojego organizmu będzie mógł z nią walczyć skuteczniej i szybciej.
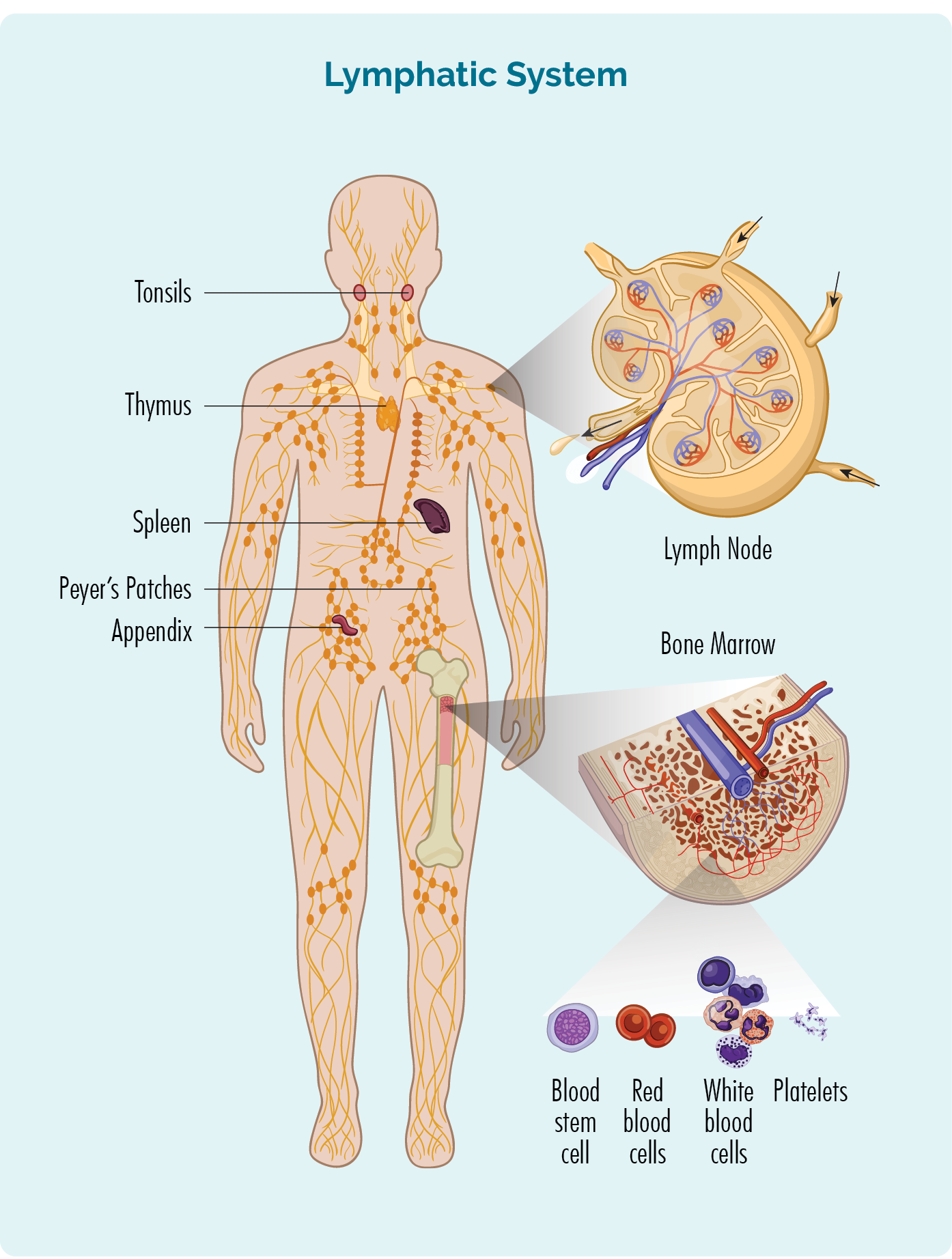
- Są wytwarzane w szpiku kostnym (gąbczasta część pośrodku kości), ale zwykle żyją w śledzionie i węzłach chłonnych. Niektóre żyją też w twojej grasicy i krwi.
- Może przemieszczać się przez układ limfatyczny do dowolnej części ciała w celu zwalczania infekcji lub chorób.
Chłoniak Burkitta rozwija się, gdy niektóre komórki B stają się nowotworowe. Rosną w niekontrolowany sposób, są nienormalne i nie umierają, kiedy powinny.
Kiedy masz chłoniaka Burkitta, twoje nowotworowe limfocyty B:
- Rosną i rozmnażają się bardzo szybko.
- Nie będzie działać tak skutecznie w walce z infekcjami i chorobami.
- Wyglądają i zachowują się zupełnie inaczej niż zdrowe komórki B.
- Może powodować rozwój i wzrost chłoniaka w wielu częściach ciała.
Podtypy chłoniaka Burkitta
Istnieją różne podtypy chłoniaka. Kliknij poniższe nagłówki, aby dowiedzieć się więcej o różnych podtypach.
Endemiczny chłoniak Burkitta, który występuje częściej u osób pochodzenia afrykańskiego i jest najczęstszym chłoniakiem u afrykańskich dzieci. Występuje również częściej u osób, które chorowały na malarię lub wirus Epsteina-Barra (EBV).
Endemiczny chłoniak Burkitta często rozpoczyna się w szczęce lub innych kościach twarzy, ale może również rozpocząć się w jamie brzusznej.
Sporadyczny chłoniak Burkitta może wystąpić w dowolnej części świata i podobnie jak wiele chłoniaków uważa się, że występuje częściej u osób, które przeszły infekcję wirusem Epsteina-Barra. Często zaczyna się w jamie brzusznej, więc może być częstym objawem bólu lub dyskomfortu w jamie brzusznej.
Sporadyczny chłoniak Burkitta może rozprzestrzenić się na ośrodkowy układ nerwowy, w tym na mózg i rdzeń kręgowy, tarczycę, migdałki i kości twarzy.
Chłoniak Burkitta związany z niedoborem odporności występuje częściej u osób z osłabionym układem odpornościowym i występuje u osób z ludzkim wirusem niedoboru odporności (HIV) lub u których rozwinął się zespół nabytego niedoboru odporności (AIDS).
Jednak ten podtyp może również rozwinąć się, jeśli bierzesz leki osłabiające twój układ odpornościowy, takie jak te przyjmowane po przeszczepie narządu lub jeśli masz chorobę autoimmunologiczną.
Jak często występuje chłoniak Burkitta?
Chłoniak Burkitta dotyka ludzi w każdym wieku, w tym dzieci i dorosłych. Jest to najczęstszy typ chłoniaka u dzieci w wieku od 5 do 10 lat i stanowi 30% wszystkich chłoniaków wieku dziecięcego – oznacza to, że 3 na 10 dzieci z chłoniakiem będzie miało chłoniaka Burkitta.
Jest to znacznie rzadsze u dorosłych, tylko 1 lub 2 dorosłych na 100 (1-2%) z chłoniakiem mającym chłoniaka Burkitta. U dorosłych częściej występuje u osób w wieku od 30 do 50 lat.
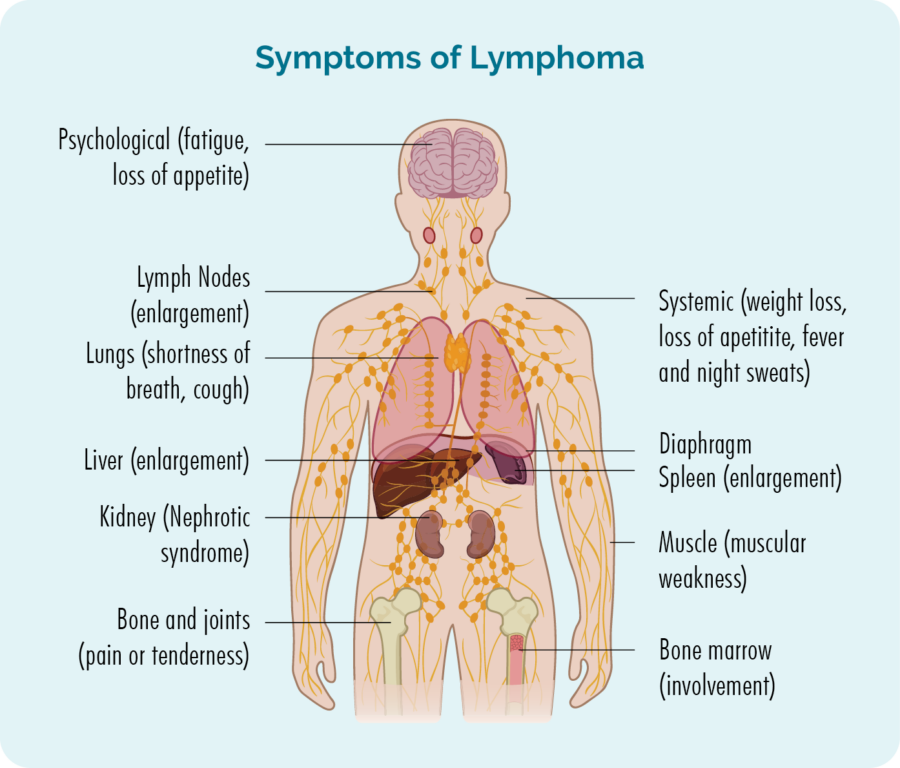
Objawy chłoniaka
Niektóre objawy chłoniaka Burkitta są podobne do objawów innych chłoniaków, a inne mogą być związane z miejscem wzrostu chłoniaka.
Typowe miejsca, w których można znaleźć chłoniaka Burkitta to:
- węzły chłonne na szyi, pod pachami i w pachwinie
- twój brzuch i jelita
- twój ośrodkowy układ nerwowy (OUN) – mózg i rdzeń kręgowy
- szpik kostny
- śledziona, wątroba i inne narządy organizmu
- szczęki lub innych kości twarzy.

Węzłowy i pozawęzłowy chłoniak Burkitta
Chłoniak Burkitta może rozpocząć się w węzłach chłonnych lub poza węzłami chłonnymi. Kiedy zaczyna się w węzłach chłonnych, nazywa się go „węzłowym”. Kiedy zaczyna się poza węzłami chłonnymi – na przykład w narządach lub szpiku kostnym, nazywa się to „poza węzłem”.
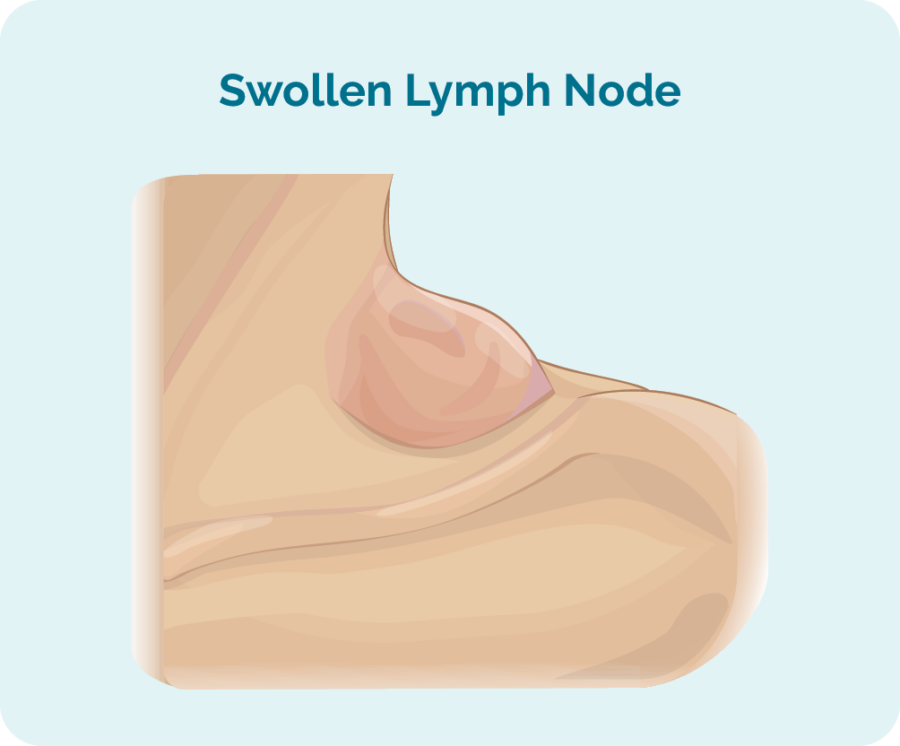
Najczęstszym objawem węzłowego chłoniaka Burkitta są obrzęki węzłów chłonnych, które mogą wystąpić w dowolnej części ciała. Częściej odczuwa się je na szyi, pod pachami lub w pachwinach, ponieważ te węzły chłonne znajdują się bliżej skóry.
Ale mamy też węzły chłonne w klatce piersiowej, brzuchu, ramionach, nogach i głowie. Ponieważ chłoniak Burkitta rośnie i rozprzestrzenia się tak szybko, możesz zauważyć obrzęk węzłów chłonnych w wielu obszarach ciała.
Inne objawy powiększonych węzłów chłonnych lub chłoniaka pozawęzłowego
W zależności od tego, które części ciała mają powiększone węzły chłonne, mogą wystąpić różne objawy. Wiele obrzękniętych węzłów chłonnych związanych z chłoniakiem nie jest bolesnych, ale może być bolesne, jeśli uciskają inne narządy, nerwy lub stają się zbyt duże.
Oprócz węzłów chłonnych mamy również tkankę limfatyczną w różnych częściach naszego ciała, takich jak usta, żołądek, jelita, płuca. Tkanka limfatyczna to obszary komórek odpornościowych, które pozostają w obszarach naszego ciała, aby obserwować i zwalczać infekcje. Chłoniak Burkitta może również rozpocząć się lub rozprzestrzenić na którykolwiek z tych obszarów.
Objawy mogą obejmować następujące objawy.
Obszar dotknięty | objawy |
Klatka piersiowa lub szyja | Duszność Zmiany w twoim głosie Uporczywy kaszel Ból, ucisk lub dyskomfort w klatce piersiowej lub szyi Zmienia rytm serca, jeśli ciśnienie jest na sercu |
Centralny układ nerwowy (mózg, rdzeń kręgowy i obszar z tyłu oczu) | Zamieszanie lub zmiany w pamięci Zawroty głowy Zmiany w Twojej wizji Osłabienie, mrowienie lub pieczenie Trudności w chodzeniu Trudności z pójściem do toalety drgawki (napady) Zmiany osobowości |
Jelita – (usta, żołądek i jelita) | Nudności z wymiotami lub bez Biegunka lub zaparcie Opuchnięty brzuch (możesz nawet wyglądać na ciężarną) Krew, gdy idziesz do toalety Uczucie sytości, nawet jeśli nie jadłeś lub jadłeś bardzo mało Trudności w połykaniu |
Szpiku kostnego | Zmiany dobrej morfologii krwi, w tym:
|
Narządy układu limfatycznego – Śledziona i grasica
Twoja śledziona jest narządem, który filtruje twoją krew i utrzymuje ją w zdrowiu. Jest to również narząd układu limfatycznego, w którym żyją limfocyty B i wytwarzają przeciwciała do zwalczania infekcji. Znajduje się po lewej stronie górnej części brzucha pod płucami i w pobliżu żołądka (brzucha).
Kiedy twoja śledziona staje się zbyt duża, może wywierać nacisk na żołądek i powodować uczucie sytości, nawet jeśli nie jadłeś zbyt dużo. Możesz także otrzymać:
- Niska liczba krwinek.
- Ekstremalne zmęczenie.
- Utrata masy ciała.
- Żółtaczka (zażółcenie skóry i oczu).
- Ból brzucha lub uczucie „wzdęcia”.
Twój grasica jest również częścią twojego układu limfatycznego. Jest to narząd w kształcie motyla, który znajduje się tuż za mostkiem z przodu klatki piersiowej. Niektóre komórki B również żyją i przechodzą przez grasicę. Jeśli chłoniak jest w grasicy, możesz mieć guzek w klatce piersiowej, który może wywierać nacisk na inne narządy w klatce piersiowej. Objawy mogą być podobne do wymienionych w powyższej tabeli.
Wątroba
- Żółtaczka.
- Ból lub dyskomfort, który może promieniować do lewego ramienia.
- Utrata apetytu i utrata wagi.
- Obrzęk brzucha spowodowany gromadzeniem się płynu (wodobrzusze).
- Niezwykłe krwawienie.
objawy typu B
Objawy B mogą wystąpić, gdy chłoniak aktywnie rośnie. Może to wskazywać, że chłoniak zużywa rezerwy energii lub wytwarza substancje chemiczne, które wpływają na sposób, w jaki organizm reguluje temperaturę. Zawsze zgłaszaj objawy B swojemu lekarzowi.

Diagnoza i ocena stopnia zaawansowania chłoniaka Burkitta
Jeśli twój lekarz podejrzewa, że możesz mieć chłoniaka, będzie musiał zlecić szereg ważnych badań. Testy te są potrzebne, aby potwierdzić lub wykluczyć chłoniaka jako przyczynę objawów.
Aby zdiagnozować chłoniaka Burkitta, będziesz potrzebować biopsji. Biopsja jest procedurą mającą na celu usunięcie części lub całości zajętego węzła chłonnego i/lub próbki szpiku kostnego. Biopsja jest następnie sprawdzana przez naukowców w laboratorium, aby sprawdzić, czy występują zmiany, które pomogą lekarzowi zdiagnozować chorobę Burkitta.
Kiedy masz biopsję, możesz mieć znieczulenie miejscowe lub ogólne. Będzie to zależeć od rodzaju biopsji i części ciała, z której została pobrana. Istnieją różne rodzaje biopsji i możesz potrzebować więcej niż jednej, aby uzyskać najlepszą próbkę.
Badania krwi
Badania krwi są wykonywane podczas próby zdiagnozowania chłoniaka, ale także podczas leczenia, aby upewnić się, że narządy działają prawidłowo i poradzą sobie z naszym leczeniem.
Biopsja gruboigłowa lub cienkoigłowa
Biopsje gruboigłowe lub cienkoigłowe są pobierane w celu usunięcia próbki powiększonego węzła chłonnego lub guza w celu sprawdzenia objawów chłoniaka.
Twój lekarz zwykle użyje miejscowego środka znieczulającego, aby znieczulić obszar, abyś nie odczuwał bólu podczas zabiegu, ale podczas tej biopsji będziesz przytomny. Następnie włożą igłę do spuchniętego węzła chłonnego lub guzka i pobiorą próbkę tkanki.
Jeśli twój obrzęk węzłów chłonnych lub guzek znajduje się głęboko w twoim ciele, biopsję można wykonać za pomocą ultradźwięków lub specjalistycznych wskazówek rentgenowskich (obrazowych).
Możesz mieć do tego znieczulenie ogólne (które usypia cię na chwilę). Możesz także mieć kilka szwów później.
Biopsja gruboigłowa pobiera większą próbkę niż biopsja cienkoigłowa.
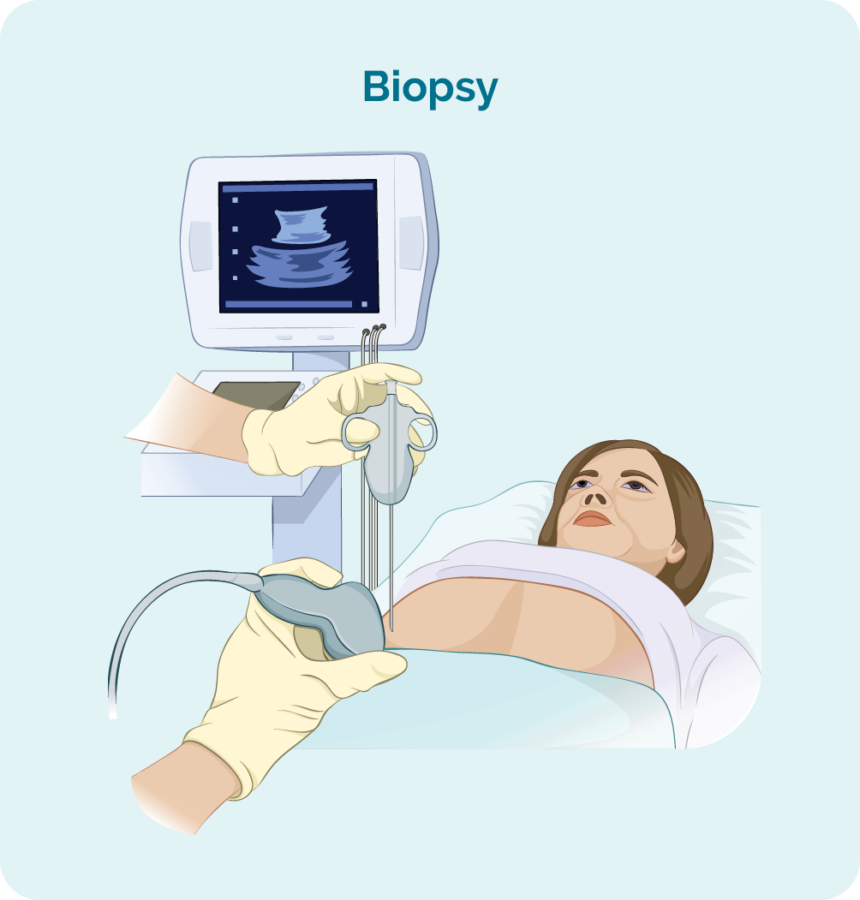
Biopsja węzła wycięcia
Biopsje węzłów chłonnych wykonuje się, gdy powiększony węzeł chłonny lub guz są zbyt głęboko w organizmie, aby można było do nich dotrzeć za pomocą biopsji gruboigłowej lub cienkoigłowej. Otrzymasz ogólne znieczulenie, które uśpi cię na chwilę, dzięki czemu pozostaniesz nieruchomy i nie będziesz odczuwać bólu.
Podczas tej procedury chirurg usunie cały węzeł chłonny lub guzek i wyśle go do patologii w celu przetestowania.
Będziesz miał małą ranę z kilkoma szwami i opatrunkiem na wierzchu.
Szwy zwykle pozostają na ciele przez 7-10 dni, ale lekarz lub pielęgniarka poinstruują Cię, jak dbać o opatrunek i kiedy wrócić, aby usunąć szwy.
Rozpoznanie chłoniaka Burkitta
Gdy lekarz otrzyma wyniki badań krwi i biopsji, będzie w stanie stwierdzić, czy pacjent ma chłoniaka Burkitta, a także określić, jaki podtyp chłoniaka Burkitta ma pacjent. Następnie będą chcieli wykonać więcej testów, aby ocenić stopień chłoniaka.
Inscenizacja i klasyfikacja chłoniaka Burkitta
Po zdiagnozowaniu chłoniaka Burkitta lekarz będzie miał więcej pytań dotyczących chłoniaka. Obejmą one:
- Na jakim etapie jest twój chłoniak?
- Jaki masz podtyp Burkitta?
Kliknij poniższe nagłówki, aby dowiedzieć się więcej o wystawianiu i ocenianiu.
Stopień zaawansowania odnosi się do tego, jak duża część twojego ciała jest dotknięta twoim chłoniakiem - lub jak daleko rozprzestrzenił się od miejsca, w którym się zaczął.
Komórki B mogą podróżować do dowolnej części ciała. Oznacza to, że komórki chłoniaka (nowotworowe komórki B) mogą również przemieszczać się do dowolnej części ciała. Będziesz musiał wykonać więcej testów, aby znaleźć te informacje. Testy te nazywane są testami oceny stopnia zaawansowania, a kiedy otrzymasz wyniki, dowiesz się, czy masz chłoniaka Burkitta w stadium pierwszym (I), drugim (II), trzecim (III) lub czwartym (IV). Jednakże, ponieważ choroba Burkitta jest tak agresywna, często jest już w zaawansowanym stadium (stadium 3 lub 4), kiedy zostajesz zdiagnozowany,
Twój stopień zaawansowania chłoniaka będzie zależał od:
- Ile obszarów twojego ciała ma chłoniak
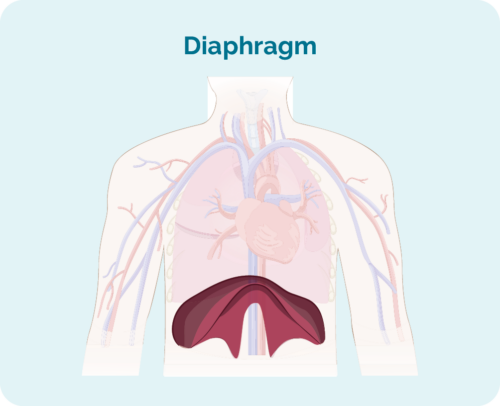
- Gdzie znajduje się chłoniak, jeśli znajduje się powyżej, poniżej lub po obu stronach przepony (duży mięsień w kształcie kopuły pod klatką piersiową, który oddziela klatkę piersiową od brzucha)
- Czy chłoniak rozprzestrzenił się do szpiku kostnego lub innych narządów, takich jak wątroba, płuca, skóra lub kości.
Etapy I i II nazywane są „stadiami wczesnymi lub ograniczonymi” (obejmującymi ograniczony obszar ciała).
Etapy III i IV nazywane są „etapem zaawansowanym” (bardziej rozpowszechnionym).
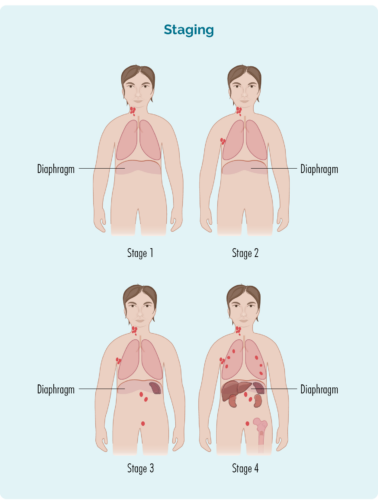
Etap 1 | zajęty jest jeden obszar węzła chłonnego, powyżej lub poniżej przepony* |
Etap 2 | zajęte są dwa lub więcej węzłów chłonnych po tej samej stronie przepony* |
Etap 3 | zajęty jest co najmniej jeden obszar węzła chłonnego powyżej i co najmniej jeden obszar węzła chłonnego poniżej przepony* |
Etap 4 | chłoniak występuje w wielu węzłach chłonnych i rozprzestrzenił się na inne części ciała (np. kości, płuca, wątrobę) |
Dodatkowe informacje o inscenizacji
Twój lekarz może również mówić o twoim stadium, używając liter, takich jak A, B, E, X lub S. Te litery dostarczają więcej informacji na temat twoich objawów lub wpływu chłoniaka na twoje ciało. Wszystkie te informacje pomogą Twojemu lekarzowi znaleźć najlepszy plan leczenia dla Ciebie.
List | Znaczenie | Znaczenie |
A lub B |
|
|
BYŁY |
|
|
S |
|
(Twoja śledziona jest narządem w układzie limfatycznym, który filtruje i oczyszcza krew oraz jest miejscem, w którym komórki B odpoczywają i wytwarzają przeciwciała) |
Testy do inscenizacji
Aby dowiedzieć się, jaki masz etap, możesz zostać poproszony o wykonanie niektórych z następujących testów:
Skan tomografii komputerowej (CT)
Te skany robią zdjęcia wnętrza klatki piersiowej, brzucha lub miednicy. Zapewniają szczegółowe zdjęcia, które dostarczają więcej informacji niż standardowe zdjęcie rentgenowskie.
Pozytonowa tomografia emisyjna (PET)
Jest to skan, który robi zdjęcia wnętrza całego ciała. Otrzymasz igłę z lekiem wchłanianym przez komórki nowotworowe, takie jak komórki chłoniaka. Lek, który pomaga skanowi PET zidentyfikować lokalizację chłoniaka oraz jego rozmiar i kształt, podkreślając obszary z komórkami chłoniaka. Obszary te są czasami nazywane „gorącymi”.
Nakłucie lędźwiowe
Nakłucie lędźwiowe to procedura wykonywana w celu sprawdzenia, czy nie masz chłoniaka w twoim ośrodkowy układ nerwowy (OUN), który obejmuje mózg, rdzeń kręgowy i okolice oczu. Będziesz musiał mówić bardzo spokojnie podczas zabiegu, więc niemowlęta i dzieci mogą mieć znieczulenie ogólne, aby uśpić je na chwilę podczas wykonywania zabiegu. Większość dorosłych będzie potrzebowała tylko znieczulenia miejscowego, aby znieczulić obszar.
Lekarz wbije igłę w plecy i pobierze niewielką ilość płynu o nazwie „płyn mózgowo-rdzeniowy” (CSF) z okolicy rdzenia kręgowego. CSF to płyn, który działa trochę jak amortyzator dla twojego OUN. Zawiera również różne białka i zwalczające infekcje komórki odpornościowe, takie jak limfocyty, które chronią mózg i rdzeń kręgowy. CSF może również pomóc w odprowadzeniu dodatkowego płynu, który możesz mieć w mózgu lub wokół rdzenia kręgowego, aby zapobiec obrzękowi w tych obszarach.
Próbka płynu mózgowo-rdzeniowego zostanie następnie wysłana do patologii i sprawdzona pod kątem jakichkolwiek oznak chłoniaka.
Biopsja szpiku kostnego
- Aspirat szpiku kostnego (BMA): ten test pobiera niewielką ilość płynu znajdującego się w przestrzeni szpiku kostnego.
- Aspirat trepanacyjny szpiku kostnego (BMAT): ten test pobiera niewielką próbkę tkanki szpiku kostnego.

Próbki są następnie wysyłane do patologii, gdzie są sprawdzane pod kątem oznak chłoniaka.
Proces biopsji szpiku kostnego może się różnić w zależności od miejsca leczenia, ale zwykle obejmuje znieczulenie miejscowe w celu odrętwienia obszaru.
W niektórych szpitalach możesz otrzymać lekką sedację, która pomaga się zrelaksować i może sprawić, że nie będziesz pamiętał zabiegu. Jednak wiele osób tego nie potrzebuje i zamiast tego może mieć „zielony gwizdek” do ssania. Ten zielony gwizdek zawiera lek przeciwbólowy (zwany Penthrox lub metoksyfluranem), którego używasz w razie potrzeby podczas całej procedury.
Pamiętaj, aby zapytać lekarza, co jest dostępne, aby zapewnić Ci większy komfort podczas zabiegu, i porozmawiaj z nim o tym, co Twoim zdaniem będzie dla Ciebie najlepszą opcją.
Chłoniak Burkitta to najbardziej agresywny podtyp chłoniaka i najbardziej agresywny nowotwór. Dlatego zawsze jest uważany za chłoniaka o wysokim stopniu złośliwości.
Stopień odnosi się do tego, jak szybko komórki się rozmnażają, jak wyglądają i jak się zachowują.
Komórki chłoniaka wysokiego stopnia namnażają się bardzo szybko, wyglądają bardzo różnie od normalnych limfocytów B i nie są w stanie funkcjonować tak, jak powinny funkcjonować limfocyty.
Niskie i wysokie ryzyko chłoniaka Burkitta
Twój lekarz może również odnosić się do twojego Burkitta jako wysokiego ryzyka lub niskiego ryzyka. Są to dodatkowe informacje, których używają do określenia najlepszego leczenia dla Ciebie. Twoje ryzyko zostanie określone na podstawie następujących elementów:
- Czy masz chłoniaka w ośrodkowym układzie nerwowym (OUN).
- Jeśli wyniki badań krwi wykazują wysoki poziom dehydrogenazy mleczanowej (LDH).
- Jeśli masz jakiekolwiek rearanżacje lub zmiany genetyczne.
Badania cytogenetyczne
Testy cytogenetyczne są wykonywane w celu sprawdzenia wariancji genetycznych, które mogą być zaangażowane w twoją chorobę. Aby uzyskać więcej informacji na ten temat, zapoznaj się z naszą sekcją dotyczącą zrozumienia genetyki chłoniaka w dalszej części tej strony. Testy stosowane do sprawdzania mutacji genetycznych nazywane są testami cytogenetycznymi. Te testy sprawdzają, czy masz jakieś zmiany w chromosomach i genach.
Zwykle mamy 23 pary chromosomów i są one ponumerowane zgodnie z ich rozmiarem. Kiedy masz chłoniaka Burkitta, twoje chromosomy mogą wyglądać trochę inaczej.
Co to są geny i chromosomy
Każda komórka naszego ciała ma jądro, a wewnątrz jądra znajdują się 23 pary chromosomów. Każdy chromosom składa się z długich nici DNA (kwasu dezoksyrybonukleinowego), które zawierają nasze geny. Nasze geny dostarczają kodu potrzebnego do wytworzenia wszystkich komórek i białek w naszym ciele i mówią im, jak wyglądać lub zachowywać się.
Jeśli nastąpi zmiana (zmienność) w tych chromosomach lub genach, twoje białka i komórki nie będą działać prawidłowo.
Limfocyty mogą stać się komórkami chłoniaka z powodu zmian genetycznych (zwanych mutacjami lub odmianami) w komórkach. Twoja biopsja chłoniaka może zostać zbadana przez specjalistę patologa, aby sprawdzić, czy masz jakiekolwiek mutacje genowe.
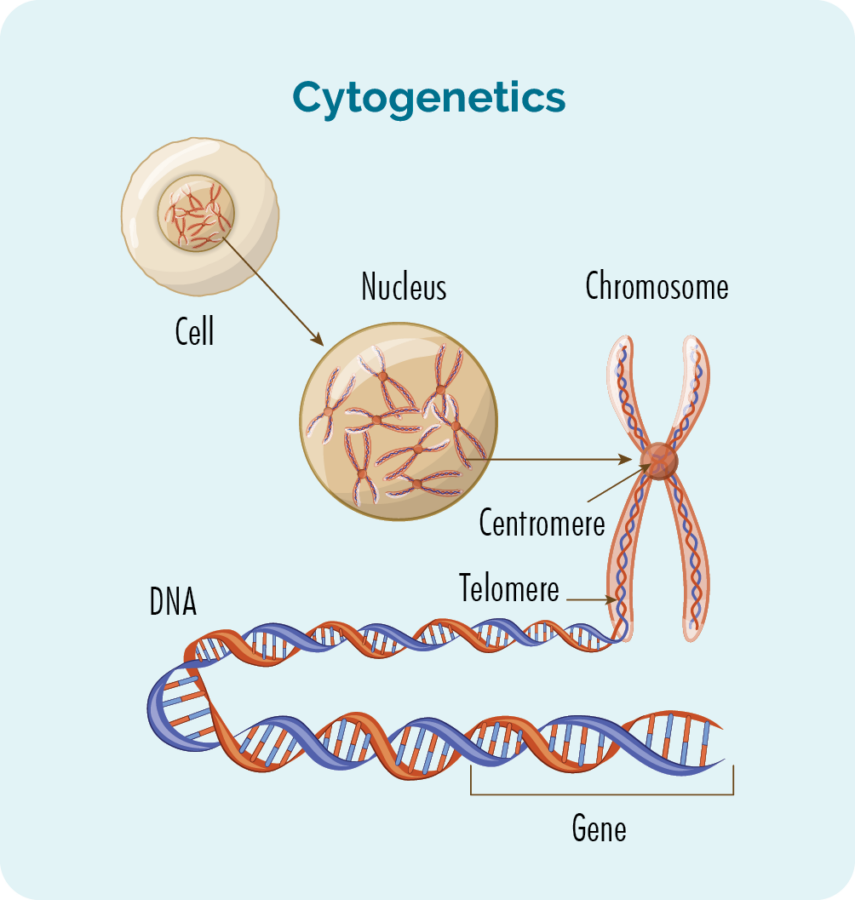
Translokacja w chłoniaku Burkitta
W przypadku chłoniaka Burkitta będziesz mieć zmienność genów zwaną translokacją. Dzieje się tak, gdy niewielka część dwóch chromosomów zamienia się miejscami. Gen zawsze wpływający na chłoniaka Burkitta obejmuje gen MYC na 8. chromosomie z translokacją zachodzącą z genem na 14. chromosomie. Zobaczysz to zapisane jako t(8:14).
Leczenie chłoniaka Burkitta
Po uzyskaniu wszystkich wyników biopsji, badań cytogenetycznych i skanów określających stopień zaawansowania, lekarz przejrzy je, aby zdecydować o najlepszym możliwym leczeniu. W niektórych ośrodkach onkologicznych lekarz spotka się również z zespołem specjalistów, aby omówić najlepszą opcję leczenia. to się nazywa zespół multidyscyplinarny (MDT) spotkanie.
Twój lekarz rozważy wiele czynników dotyczących twojego chłoniaka Burkitta, ale będziesz musiał rozpocząć chemio-immunoterapię bardzo szybko po postawieniu diagnozy. Bez leczenia chłoniak Burkitta jest śmiertelny, jednak przy leczeniu istnieje bardzo duża szansa na wyleczenie.
Chemo-immunoterapia oznacza przyjmowanie leków nazywanych chemioterapią i przeciwciała monoklonalnego. Przeciwciała monoklonalne są często nazywane immunoterapią, ponieważ pomagają układowi odpornościowemu w walce z rakiem. Chemioterapia działa poprzez bezpośrednie atakowanie szybko rosnących komórek.
Inne kwestie, które lekarz rozważy podczas planowania leczenia, obejmują:
- poszczególne stadium chłoniaka, zmiany genetyczne i objawy
- wiek, przebyta historia medyczna i ogólny stan zdrowia
- aktualne samopoczucie fizyczne i psychiczne oraz preferencje pacjenta
- jakiekolwiek objawy, które otrzymujesz.
Inne testy
Przed rozpoczęciem leczenia można zlecić więcej badań, aby upewnić się, że serce, płuca i nerki są w stanie poradzić sobie z leczeniem. Mogą one obejmować EKG (elektrokardiogram), badanie czynnościowe płuc lub 24-godzinną zbiórkę moczu.
Twój lekarz lub pielęgniarka onkologiczna może wyjaśnić ci plan leczenia i możliwe skutki uboczne, a także odpowiedzieć na każde twoje pytanie. Ważne jest, aby zadawać lekarzowi i/lub pielęgniarce onkologicznej pytania dotyczące wszystkiego, czego nie rozumiesz.
Możesz również zadzwonić lub wysłać e-mail na infolinię pielęgniarek Lymphoma Australia ze swoimi pytaniami, a my pomożemy Ci uzyskać właściwe informacje.
Infolinia pielęgniarki zajmującej się leczeniem chłoniaków:
Telefon: 1800 953 081
E-mail: Nurse@lymphoma.org.au
Pytania, które należy zadać lekarzowi przed rozpoczęciem leczenia
Rozpoczynając leczenie, może być trudno ustalić, jakie pytania zadać. Jeśli nie wiesz, czego nie wiesz, skąd możesz wiedzieć, o co pytać?
Posiadanie odpowiednich informacji może pomóc Ci poczuć się pewniej i wiedzieć, czego się spodziewać. Może również pomóc w planowaniu z wyprzedzeniem tego, czego możesz potrzebować.
Przygotowaliśmy listę pytań, które mogą okazać się pomocne. Oczywiście sytuacja każdego jest wyjątkowa, więc te pytania nie obejmują wszystkiego, ale dają dobry początek.
Kliknij poniższy link, aby pobrać plik PDF z pytaniami do lekarza do wydrukowania.
Zachowanie płodności
Leczenie chłoniaka Burkitta może wpływać na płodność (zdolność do rodzenia dzieci). Może się to zdarzyć zarówno dorosłym, jak i dzieciom, mężczyznom i kobietom. Jeśli ty (lub twoje dziecko) chcielibyście mieć dzieci w późniejszym życiu, porozmawiajcie ze swoim lekarzem o tym, czy można zabezpieczyć waszą płodność na później.
Wspólne protokoły leczenia dorosłych z chłoniakiem Burkitta
Twoje leczenie zazwyczaj działa bardzo dobrze na chłoniaka, ale może również wpływać na dobre komórki. Potrzebujesz więc czasu, aby twoje dobre komórki się zregenerowały. Zdrowe komórki niszczą znacznie szybciej niż komórki chłoniaka, ponieważ są dużo lepiej zorganizowane.
Typowe protokoły leczenia, które możesz zaoferować, obejmują:
DA-R-EPOKA (dostosowana dawka rytuksymabu, etopozydu, prednizolonu, winkrystyny, cyklofosfamidu, doksorubicyny)
R-CODOX-M (rytuksymab, cyklofosfamid, winkrystyna, doksorubicyna, metotreksat)
- R-CODOX-M jest zamiennie z R-IVAC (rytuksymab, ifosfamid, etopozyd, cytarabina)
GMALL 2002 (pacjenci powyżej 55 lat)
GMALL 2002 (pacjenci poniżej 55 lat)
Hyper CVAD część A
- Hyper CVAD część A jest przeplatana z Hyper CVAD część B
Wspólne protokoły leczenia dzieci z chłoniakiem Burkitta
- R-COPADM: rytuksymab, cyklofosfamid, winkrystyna, metotreksat, cytarabina, prednizolon, doksorubicyna, etopozyd.
- SFOP LPM 89: cyklofosfamid, winkrystyna, metotreksat, doksorubicyna), cytarabina, etopozyd
Inne odmiany protokołów chemioterapii stosowane w chłoniaku Burkitta u dzieci obejmują:
- SIEKAĆ: cyklofosfamid, daunorubicyna, winkrystyna i prednizolon
- POChP: cyklofosfamid, cytarabina, doksorubicyna, winkrystyna, etopozyd, prednizolon
- COPADM: cyklofosfamid, metotreksat, cytarabina, doksorubicyna, winkrystyna, etopozyd
Nawracający lub oporny na leczenie chłoniak Burkitta
W niektórych przypadkach twój chłoniak może nie reagować na pierwszą linię leczenia, którą masz. Kiedy tak się dzieje, twój chłoniak nazywany jest opornym na leczenie.
Innym razem możesz uzyskać dobrą odpowiedź na leczenie, ale chłoniak może nawrócić (powrócić) po pewnym czasie.
Zarówno w przypadku opornego na leczenie, jak i nawracającego chłoniaka Burkitta, zaoferowane zostanie dalsze leczenie.
Leczenie w drugiej lub trzeciej linii może obejmować:
- więcej immunochemioterapii
- przeszczep komórek macierzystych
- Terapia limfocytami T CAR
Aby uzyskać więcej informacji na temat zabiegów i rzeczy do rozważenia, odwiedź naszą stronę dotyczącą zabiegów.
Badania kliniczne
Zaleca się, aby za każdym razem, gdy trzeba rozpocząć nowe leczenie, zapytać lekarza o badania kliniczne, do których możesz się kwalifikować.
Badania kliniczne są ważne, aby znaleźć nowe leki lub połączenia leków w celu poprawy leczenia chłoniaka Burkitta w przyszłości.
Mogą również zaoferować ci możliwość wypróbowania nowego leku, kombinacji leków lub innych metod leczenia, których nie będziesz mógł uzyskać poza badaniem. Jeśli jesteś zainteresowany udziałem w badaniu klinicznym, zapytaj swojego lekarza, do jakich badań klinicznych się kwalifikujesz.
Istnieje wiele terapii i nowych kombinacji terapii, które są obecnie testowane w badaniach klinicznych na całym świecie dla pacjentów zarówno z nowo zdiagnozowanym, jak iz nawrotem chłoniaka Burkitta.
Rokowanie w przypadku chłoniaka Burkitta – i co się dzieje po zakończeniu leczenia
Rokowanie to termin używany do opisania prawdopodobnej ścieżki choroby, jej odpowiedzi na leczenie oraz tego, jak będziesz sobie radził w trakcie i po leczeniu.
Istnieje wiele czynników, które składają się na twoje rokowanie i nie jest możliwe podanie ogólnego stwierdzenia na temat rokowania. Jednak chłoniak Burkitta często bardzo dobrze reaguje na leczenie i wielu pacjentów z tym nowotworem można wyleczyć – co oznacza, że po leczeniu nie ma śladu chłoniaka Burkitta w organizmie. Istnieje jednak niewielka grupa osób, które mogą nie reagować tak dobrze na leczenie.
Czynniki, które mogą wpływać na rokowanie
Niektóre czynniki, które mogą mieć wpływ na twoje rokowanie, obejmują:
- Twój wiek i ogólny stan zdrowia w momencie diagnozy.
- Jak reagujesz na leczenie.
- Co jeśli masz jakieś mutacje genetyczne.
- Podtyp chłoniaka Burkitta, który masz.
Jeśli chcesz dowiedzieć się więcej o swoich rokowaniach, porozmawiaj ze swoim specjalistą hematologiem lub onkologiem. Będą w stanie wyjaśnić Ci czynniki ryzyka i rokowania.
Survivorship - Życie z rakiem i po raku
Zdrowy tryb życia lub pozytywne zmiany w stylu życia po leczeniu mogą być bardzo pomocne w powrocie do zdrowia. Jest wiele rzeczy, które możesz zrobić, aby dobrze żyć po chorobie Burkitta.
Wiele osób stwierdza, że po zdiagnozowaniu raka lub leczeniu zmieniają się ich cele i priorytety życiowe. Poznanie swojej „nowej normalności” może zająć trochę czasu i być frustrujące. Oczekiwania Twojej rodziny i przyjaciół mogą być inne niż Twoje. Możesz czuć się odizolowany, zmęczony lub mieć wiele różnych emocji, które mogą się zmieniać każdego dnia.
Główne cele po leczeniu chłoniaka jest powrót do życia i:
- bądź jak najbardziej aktywny w pracy, rodzinie i innych rolach życiowych
- zmniejszyć skutki uboczne i objawy raka i jego leczenia
- identyfikować i zarządzać wszelkimi późnymi skutkami ubocznymi
- pomóc zachować jak największą niezależność
- poprawić jakość życia i zachować dobre zdrowie psychiczne
Mogą Ci zalecić różne rodzaje rehabilitacji onkologicznej. Może to oznaczać dowolne z szerokiego zakresu usług takich jak:
- fizjoterapia, leczenie bólu
- planowanie diety i ćwiczeń
- doradztwo emocjonalne, zawodowe i finansowe.
Podsumowanie
- Chłoniak Burkitta jest najbardziej agresywnym rodzajem raka, jaki można zachorować – ale oznacza to, że zwykle bardzo dobrze reaguje na leczenie.
- Wiele osób z chłoniakiem Burkitta można wyleczyć.
- Chłoniak Burkitta występuje, gdy limfocyty B stają się nowotworowe i mogą wpływać na dzieci i dorosłych.
- Wkrótce po postawieniu diagnozy będziesz potrzebować chemio-immunoterapii.
- W niektórych przypadkach chłoniak może nie reagować na leczenie lub może dojść do nawrotu choroby po leczeniu i wtedy konieczne będzie dalsze leczenie.
- Zapytaj swojego lekarza o badania kliniczne, do których możesz się kwalifikować.